Uw opname in Amsterdam UMC, locatie VUmc duurt 2 tot 3 dagen. U wordt opgenomen op verpleegafdeling 4B of de Medisch Psychiatrische Unit (MPU).
Amsterdam UMC, locatie VUmc
Algemene informatie over de opname, de voorbereiding op de opname, het verblijf in het ziekenhuis en de faciliteiten op locatie VUmc vindt u op onze website in de brochure Welkom bij Amsterdam UMC, locatie VUmc. Deze brochure is ook te verkrijgen op de afdeling en bij het Servicecentrum patiënt & zorgverlener (in de hal van de polikliniek).
Dag van de opname
U wordt u op de operatiedag zelf of een dag eerder verwacht op de verpleegafdeling 4C van locatie VUmc. Als uw operatie vroeg staat gepland, komt u al de dag van tevoren. Op de verpleegafdeling wordt u ontvangen door de verpleegkundige. De verpleegkundige, de zaalarts en soms een coassistent, stellen u nog een aantal vragen. U wordt geïnformeerd over de opname en er wordt bloed afgenomen.
Tijdens uw opname krijgt u een injectie met bloedverdunners om trombose te voorkomen en een klein klysma (darmspoeling) om de darm te legen. Na middernacht (24.00 uur) uur mag u niet meer eten of drinken.
Dag van de operatie
U krijgt een operatiejas aan. Onder deze jas mag u ondergoed of sokken aanhouden. Sieraden, piercings en gebitsprothesen of gebitsplaatjes moet u uitdoen. Ook krijgt u speciale steunkousen om het risico op trombose te verkleinen.
Houdt u zich alstublieft aan onderstaande regels over eten en drinken op de dag van de operatie:
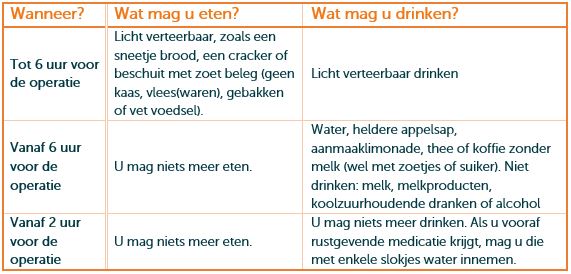 Regels over eten en drinken op de dag van de operatie
Regels over eten en drinken op de dag van de operatie
Na de operatie
Na de operatie wordt u wakker op de uitslaapkamer. Als u goed wakker bent, wordt u teruggebracht naar de afdeling. U heeft deze dag na de operatie bedrust. De chirurg belt uw contactpersoon om te vertellen hoe de ingreep verlopen is.
Katheter
Als u wakker wordt, heeft u een urinekatheter in de blaas. Deze wordt de volgende dag verwijderd. U wordt dan gevraagd te gaan plassen. Na het plassen wordt er met een blaasecho (bladderscan) gekeken of u goed heeft uitgeplast. Als de blaas zich niet goed kan leegmaken, krijgt u soms opnieuw een katheter om te voorkomen dat de blaas beschadigt door uitrekking. Deze katheter houdt u gedurende 1 week. Daarna wordt de katheter verwijderd op afdeling 1B Kort verblijf. Dat betreft een dagopname. U krijgt hiervoor een afspraak mee.
Inwendig gaas en drain
Het kan gebeuren dat u wakker wordt met een inwendig gaas tegen het bloeden. Deze kan waarschijnlijk de volgende dag verwijderd worden.
Soms wordt er ook een drain aangebracht op de plek waar de vagina zat. De drain voert het vocht af. Deze blijft waarschijnlijk tot drie dagen na de operatie zitten; u kunt hiermee gewoon naar huis. De verpleegkundige controleert dagelijks hoeveel bloedverlies u nog heeft.
Ontlasting
Als de ontlasting weer op gang komt, kan dit in het begin onprettig of pijnlijk voelen. Probeer de ontlasting niet op te houden uit angst hiervoor, want dat maakt het vaak alleen maar erger. Als de ontlasting erg hard is, of u moet er erg voor persen, vraag dan aan het ziekenhuis een laxeermiddel om de ontlasting wat soepeler te maken.
Pijn
De operatie wordt vaak als pijnlijk ervaren; u krijgt daarvoor passende pijnstilling. Daarnaast krijgt u fraxiparine, een medicijn om trombose tegen te gaan.
Naar huis
De gynaecoloog komt bij u langs om te vertellen hoe de ingreep is verlopen. U mag de dag na de operatie naar huis, tenzij de gynaecoloog besluit dat u nog langer in het ziekenhuis moet blijven om een medische reden.
Bij ontslag
Bij uw ontslag krijgt u recepten mee voor pijnstilling en zo nodig voor andere medicatie (bijvoorbeeld laxeermiddelen). Heeft u een katheter of drain, dan krijgt u daarvoor verzorgingsmateriaal mee.
Zes weken na de operatie plannen we een controleafspraak in. In principe is dat een videoconsult, zodat u niet naar het VUmc hoeft te reizen. Alleen als u klachten heeft, kan het nodig zijn om langs te komen.
Zes tot acht weken na de operatie heeft u een vervolgafspraak op de polikliniek Urologie, om na te gaan wat het effect van de operatie is op de plasfunctie.